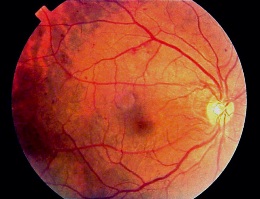
 Diabetul zaharat a devenit, in zilele noastre, o problema importanta, in majoritatea tarilor lumii, fiind una dintre cele mai raspandite boli cronice. Diabetul poate cauza nenumarate complicatii pe termen lung, cu un impact major atat asupra vietii personale, cat si sociale, a pacientilor. Printre complicatiile diabetului zaharat se numara cele oftalmologice, precum anomalii ale corneei, glaucom, cataracta si neuropatii.Dintre acestea, cea mai intalnita si cea mai frecventa cauza de orbire este retinopatia diabetica.
Diabetul zaharat a devenit, in zilele noastre, o problema importanta, in majoritatea tarilor lumii, fiind una dintre cele mai raspandite boli cronice. Diabetul poate cauza nenumarate complicatii pe termen lung, cu un impact major atat asupra vietii personale, cat si sociale, a pacientilor. Printre complicatiile diabetului zaharat se numara cele oftalmologice, precum anomalii ale corneei, glaucom, cataracta si neuropatii.Dintre acestea, cea mai intalnita si cea mai frecventa cauza de orbire este retinopatia diabetica.
Anomaliile hematologice provocate de diabetul zaharat, precum agregarea eritrocitelor, cresterea agregarii plachetelor sangvine si a aderarii acestora, sunt factori ce produc o circulatie ingreunata, afectarea endoteliilor si ocluzii ale capilarelor. Acestea vor conduce la dezvoltarea unei ischemii retiniene, ce contribuie, la randul sau, la aparitia retinopatiei diabetice.
Este foarte bine cunoscut faptul ca diabetul zaharat produce o alterare a metabolismului glucozei, din cauza nivelurilor scazute de insulina. Astfel, cresterea concentratiei glucozei poate avea o influenta structurala si fiziologica majora asupra capilarelor retiniene, afectandu-le atat din punct de vedere anatomic, cat si functional. O crestere accentuata a concentratiei glucozei in sange va duce la intrarea sa in calea aldozo-reductazei, care transforma zaharurile in alcool. (ex: glucoza in sorbitol, galactoza in dulcitol). Cresterea nivelului de sorbitol afecteaza pericitele intramurale din capilarele retiniene, alterandu-le astfel principala lor functie : autoreglarea capilarelor retiniene.
Pierderea functiei pericitelor are drept consecinta slabire peretilor capilarelor si aparitia microanevrismelor, care reprezinta primele semne detectabile ale retinopatiei diabetice. Ruperea acestora va determina hemoragii retiniene superficiale sau chiar ale straturilor profunde ale retinei.
Cresterea permeabilitatii vaselor retiniene va avea drept consecinta transportul masiv al fluidelor si complexelor proteice, care, din punct de vedere clinic, apare ca o ingrosare a retinei. Astfel, prin afectarea maculei, vederea va fi semnificativ diminuata. La pacientii cu retinopatie diabetica nonproliferativa, edemul macular este una dintre cele mai intalnite cauze ale pierderii vederii, insa el nu apare exclusiv la acesti pacienti, putand reprezenta si una din complicatiile retinopatiei diabetice proliferative.
O alta teorie ce explica aparitia edemului macular se bazeaza pe nivelurile crescute ale diacilglicerolului, consecinta datorata tot excesului de glucoza. Acesta activeaza proteinkinaza C, care afecteaza hemodinamica retiniana, in special permeabilitatea si fluxul sanguin, ducand la un transport masiv de molecule si ingrosarea retinei. Odata cu progresul bolii, apar ocluzii ale capilarelor retiniene, conducand astfel la hipoxie. Infarctul straturilor de fibre nervoase va duce la aparitia de „pete vatuite”, asociate cu o staza a fluxului axoplasmic.O hipoxie extinsa la nivelul retinei va antrena o serie de mecanisme compensatorii, pentru a produce nivelul necesar de oxigen tesuturilor. Anomaliile microvasculare intraretiniene reprezinta, pe de-o parte, formarea de noi vase sangvine si pe de alta parte, modelarea vaselor preexistente, prin proliferarea celulelor endoteliale in tesuturile retiniene, creand astfel sunturi vasculare in ariile neperfuzate. Ischemia retiniana accentuata stimuleaza producerea de factori vasoproliferativi, cu rol in formarea de noi vase. Matricea extracelulara este penetrata initial de proteaze, iar noile vase formate, avand originea mai ales in venulele retiniene, patrund in membrana limitanta interna, realizand retele capilare intre fata interna a retinei si fata posterioara a corpului vitros.
Procesul de neovascularizatie se observa in special la nivelul marginilor perfuzate si neperfuzate ale retinei si cel mai adesea au loc de-a lungul arcadelor vasculare si la capatul nervului optic. Noile vase formate sunt extrem de fragile si permeabile, fiind foarte usor distruse de tractiunea vitroasa, producandu-se hemoragii la nivelul cavitatii vitroase sau in spatiul preretinian.
Diagnosticarea retinopatiei diabetice se poate realiza prin controlul oftalmologic periodic, detectarea timpurie a modificarilor retiniene fiind o metoda sigura de prevenire a bolii, avand in vedere ca aceasta nu se asociaza nici cu durere, nici cu simptome externe.
Angiografia fluoresceinica este o metoda utilizata dupa ce retinopatia diabetica a fost deja diagnosticata, pentru a determina cat de profunda este afectarea retinei. Ea consta in injectarea intravenoasa a unei substante numite fluoresceina, realizandu-se astfel o imagine mai clara asupra leziunilor din retina.
Tratamentul retinopatiei diabetice depinde de localizarea si gravitatea bolii. Cand zona afectata este retina periferica si leziunile sunt incipiente, tratamentul consta in urmarirea atenta a bolii. In cazul in care zona afectata este macula, se impune tratamentul cu laser in sedinte periodice. In retinopatia diabetica deja declansata, tratamentul cu laser are rolul de a coagula vasele rupte, pentru a evita sau reduce hemoragiile, exudatele si edemul retinian. In retinopatia diabetica proliferativa, tratamentul cu laser este utilizat pentru a opri aparitia si dezvoltarea noilor vase de sange.In cazurile avansate, sunt necesare operatii complexe pe retina si corpul vitros.
Exista insa si o serie de masuri pe care pacientul le poate lua, in scopul scaderii riscului de retinopatie severa si pierdere a vederii, precum: reducerea nivelului colesterolului seric, evitarea fumatului (desi fumatul nu creste riscul de dezvoltare a retinopatiei, acesta duce la cresterea tensiunii arteriale si poate agrava alte afectiuni asociate diabetului, precum ateroscleroza) si activitatea fizica adecvata, mentinand astfel glicemia in limite aproape normale.
| < Anterior | Urmator > |
|---|








